3.1. Профилактика инфекционных болезней
Методические
указания
МУ 3.1.3114/1-13
"Профилактика инфекционных болезней.
Организация работы в очагах инфекционных и
паразитарных болезней"
(утв.
Федеральной службой по надзору в сфере защиты прав потребителей
и благополучия человека, Главным государственным санитарным врачом РФ
22 октября 2013 г.)
Дата введения 22 октября 2013 г.
Введены впервые
1. Область применения
1.1. Настоящие методические указания определяют организацию и порядок работы специалистов в очагах инфекционных и паразитарных болезней, включающих проведение эпидемиологического расследования с установлением причинно-следственной связи формирования очага и алгоритм принятия решения в целях локализации и ликвидации ситуации.
1.2. Настоящие методические указания предназначены для специалистов органов и организаций, осуществляющих государственный санитарно-эпидемиологический надзор, независимо от ведомственной принадлежности.
2. Общие положения
Согласно отраслевой форме статистического наблюдения 23-09 "Сведения о вспышках инфекционных заболеваний", ежегодно в Российской Федерации регистрируется более 2 тысяч очагов с групповой заболеваемостью от 5-ти случаев, в том числе порядка 160 - подлежащих внеочередным донесениям о чрезвычайных ситуациях санитарно-эпидемиологического характера. В последние годы число пострадавших в очагах составляет ежегодно более 40 тысяч человек, при этом на детское население приходится более 90,0 % зарегистрированных больных. В этиологической структуре очагов присутствуют разнообразные нозологии. Наибольший удельный вес представлен вспышками, реализуемыми воздушно-капельным путем передачи инфекции, составляющими более 70,0 % в общей структуре очагов. Доля группы инфекций с фекально-оральным механизмом колеблется около 20,0 %.
Локализация и ликвидация очагов инфекционных болезней с установлением причинно-следственной связи является одним из важнейших направлений деятельности органов и организаций, осуществляющих государственный санитарно-эпидемиологический надзор. В последние годы, в связи с реформированием и развитием экономики страны, введением в действие новых регламентирующих документов, определяющих порядок функционирования организаций по производству и реализации пищевых продуктов, обслуживанию коммунальных сетей, содержанию детских учреждений этот раздел работы стал особенно актуален.
3. Организация работы специалистов в очаге инфекционных или паразитарных болезней
3.1. При получении информации о случае, подозрительном на инфекционное (паразитарное) заболевание в соответствии с действующими нормативными правовыми документами специалистами органов и организаций, осуществляющих государственный санитарно-эпидемиологический надзор, проводится эпидемиологическое расследование с установлением причинно-следственной связи и составлением акта эпидемиологического расследования.
3.2. В очагах с единичными случаями заболеваний проводится выход специалиста в очаг, сбор эпидемиологического анамнеза у больного, определение круга лиц, подвергшихся риску заражения, организация комплекса санитарно-противоэпидемических (профилактических) мероприятий, направленных на недопущение распространения инфекции.
При регистрации единичных случаев инфекций, традиционных для территории, обследование очага может быть возложено на специалистов органов, обеспечивающих государственный санитарно-эпидемиологический надзор в субъектах Российской Федерации при наличии соответствующего поручения органа, осуществляющего государственный санитарно-эпидемиологический надзор по субъектам Российской Федерации. По результатам работы в таких очагах составляется Карта эпидемиологического обследования очага установленной формы.
3.3. В очагах с множественными случаями заболеваний (от 5-ти случаев при инфекциях, встречающихся на территории), в единичных очагах с подозрением на опасную или новую инфекцию эпидемиологическое расследование проводится специалистами органа, осуществляющего государственный санитарно-эпидемиологический надзор по субъектам Российской Федерации.
Организуется проведение внеплановой проверки с выездом на объект (объекты), задействованные в формировании очага.
3.4. Для работы в очаге с множественными случаями заболеваний (групповой очаг) формируется эпидемиологическая бригада (далее - бригада) с межведомственным участием, состоящая из специалистов органов и организаций, осуществляющих и обеспечивающих государственный санитарно-эпидемиологический надзор. Специалисты органов здравоохранения, другие специалисты, привлекаются при необходимости по компетенции (сотрудники сферы образования, социальных учреждений, МВД, инженерные службы, представители органов исполнительной власти и другие) постановлением (решением) санитарно-противоэпидемических комиссий или комиссий по чрезвычайным ситуациям территорий.
В целях обеспечения работы бригады орган, осуществляющий государственный санитарно-эпидемиологический надзор по субъекту Российской Федерации издает соответствующий приказ (распоряжение).
Также, издается предписание в адрес центра гигиены и эпидемиологии с четким перечнем работ, требуемых от специалистов и перечнем необходимых лабораторных исследований.
На уровне органа исполнительной власти субъекта Российской Федерации или муниципального образования формируется межведомственный оперативный штаб для принятия и корректировки управленческих решений в целях ликвидации очага, устанавливается порядок работы штаба, время его заседаний и докладов с оперативной информацией.
3.5. По прибытию в очаг бригадой проводится внеплановая проверка (включающая документарную проверку) в соответствии с установленными требованиями и эпидемиологическое расследование.
Специалистами органов, осуществляющих государственный санитарно-эпидемиологический надзор, по итогам проверки и с учетом предварительного эпидемиологического диагноза немедленно готовится предписание в адрес руководителя объекта или юридического лица с перечнем мер, необходимых для локализации и ликвидации очага.
При необходимости, в отношении юридических и должностных лиц, прямо или косвенно причастных к возникновению ситуации принимаются меры административного наказания и другие меры в соответствии с полномочиями и правами органа, осуществляющего государственный санитарно-эпидемиологический надзор.
3.6. По окончанию эпидемиологического расследования в очагах с множественными случаями заболеваний или в единичных очагах с подозрением на опасную или новую инфекцию специалистами органов, осуществляющих государственный санитарно-эпидемиологический надзор, готовится "Акт эпидемиологического расследования очага инфекционной (паразитарной) болезни с установлением причинно-следственной связи" (далее - Акт) установленной формы.
Акт эпидемиологического расследования очага инфекционной (паразитарной) болезни с установлением причинно-следственной связи составлять в течение 10-ти дней после завершения комплекса санитарно-противоэпидемических (профилактических) мероприятий в очаге.
Акт представлять в Федеральную службу по надзору в сфере защиты прав потребителей и благополучия человека, в органы прокуратуры и руководителю учреждения (организации), в связи с действиями которого произошло формирование эпидемического очага. В случае регистрации эпидемического очага на территории населенного пункта при невозможности установить причинно-следственную связь с конкретным учреждением (организацией) Акт представляется в органы исполнительной власти субъекта Российской Федерации.
4. Проведение эпидемиологического расследования в очаге инфекционных и паразитарных болезней
4.1. Эпидемиологическое расследование очага инфекционных (паразитарных) болезней складывается из обязательных последовательных этапов:
- эпидемиологическое обследование очага (выездная и документарная проверки);
- выработка рабочей гипотезы;
- разработка и организация адекватных санитарно-противоэпидемических (профилактических) мероприятий;
- оценка эффективности и контроль проводимых мероприятий;
- прогнозирование.
4.2. Эпидемиологическое обследование очага - это комплекс мероприятий, направленный на выявление источника инфекции, путей и факторов его передачи, оценки состояния восприимчивых организмов, а также выявление лиц, подвергшихся риску заражения. Целью эпидемиологического обследования является определение характера и объема противоэпидемических мероприятий.
Эпидемиологическое обследование очага включает:
1). Определение границ очага во времени и территории.
2). Определение пораженных контингентов по возрасту, полу, профессии, социальному положению, месту жительства.
3). Выявление общих источников питания, нахождения в одном коллективе (фактор группирования по тем или признакам), водопользования, кондиционирования (в случаях заболеваний верхних и нижних дыхательных путей, подозрения на легионеллез), действия производственных и природных факторов, контактов с животными (при болезнях, общих для человека и животных).
4). Установление связи с общественными мероприятиями, аварийными ситуациями, ремонтными или строительными работами, особенностями технологического процесса, путешествиями, пребыванием в медицинских организациях.
5). Выявление корреляции между регистрируемыми случаями заболеваний и общим фоном заболеваемости на территории, прилегающей к очагу.
4.2.1. Первым этапом эпидемиологического обследования очага является сбор информации.
Он включает:
- опрос заболевших и окружающих лиц (составление опросных листов);
- изучение документов;
- оценку данных ретроспективного и оперативного анализа;
- осмотр очага.
Результаты опроса больных заносятся в опросные листы, ориентировочные шаблоны которых должны всегда находиться у специалистов, курирующих проведение эпидемиологического обследования. Опросные листы должны быть сориентированы по группам нозологий в зависимости от механизма передачи инфекции, шаблоны опросных листов должны быть разработаны в плановом порядке (заранее) и хранится у специалистов эпидемиологического профиля. К разработке листов привлекаются специалисты центров гигиены и эпидемиологии. В случае возникновения ситуации (очага инфекционных (паразитарных) болезней) они дорабатываются с учетом особенностей течения эпидемического процесса в каждом конкретном очаге.
С целью определения факторов передачи инфекции целесообразно использовать различные методы статистического анализа (приложение).
4.2.2. Изучение документов является обязательным элементом эпидемиологического обследования очага и проводится с целью подтверждения или опровержения предварительной рабочей гипотезы возникшей после опроса заболевших лиц.
Список может включать:
1). Журнал учета инфекционных больных ф.60у
2). Данные месячных и годовых форм федерального статистического наблюдения (ф.1, ф.2)
3). Экстренные извещения о случаях инфекционного заболевания
4). Истории болезни, листы назначения, амбулаторные карты, результаты клинико-лабораторных исследований
5). Протоколы патологоанатомических исследований
6). Результаты серологических, клинико- и санитарно-микробиологических исследований, вирусологических, паразитологических и молекулярно-генетических исследований.
7). Технологические карты (в очагах с реализацией пищевого пути передачи инфекции)
8. Схема водоснабжения (холодного и горячего) с нанесением на карту местности (для исключения или подтверждения водного пути передачи инфекции)
9. План-схема технического оборудования с образованием паров воды (например, в очагах легионеллеза)
10. Пояснительная записка к технологическому процессу (в очагах, связанных с производствами)
11. Журналы аварийных ситуаций и ремонтных работ в системе водоснабжения.
12. Медицинские книжки и результаты предварительных и периодических медицинских осмотров.
Перечень документов конкретных наименований может варьировать в зависимости от ситуации. Главное, чтоб они играли доказательную роль в анализе регистрируемой заболеваемости.
4.2.3. Анализ данных ретроспективного и оперативного анализа проводится для оценки ситуации: является ли очаг следствием уже сложившихся факторов и условий на территории или его можно рассматривать как самостоятельно возникшую чрезвычайную ситуацию в отдельно взятой организации или территории. Анализ включает изучение следующих данных по интересующей специалистов нозологии:
1). Многолетняя динамика заболеваемости в сравнении с округом и Российской Федерацией (определяем актуальность и тенденции);
2). Круглогодичная заболеваемость (зависимость активности эпидемического процесса от времени года);
3). Показатели спорадического уровня заболеваемости при еженедельной регистрации данных;
4. Структура заболеваемости по районам и учреждениям;
5. Наличие на территории вредных факторов окружающей и производственной среды, оказывающих влияние на развитие патологии.
6. Эпизоотологический фон по болезням общим для человека и животных.
7. Результаты эпизоотологического мониторинга за активностью природных очагов болезней.
8. Состояние плановой специфической иммунизации населения против инфекционных заболеваний в рамках национального календаря прививок и календаря по эпидпоказаниям.
По результатам анализа целесообразно построение графика регистрации заболеваемости с нанесением факторов, способных оказать влияние на развитие эпидемического процесса.
4.2.4. Осмотр очага необходим для выявления нарушений санитарного законодательства и гигиенических нормативов при размещении, организации работы, обеспечения технологических процессов и другого с целью выявления причин формирования очага и условий, способствующих его возникновению.
Мероприятия, проводимые в рамках эпидемиологического расследования, всегда являются выездной проверкой.
Осмотр очага включает:
1). Визуальное обследование помещений;
2). Осмотр производственных цехов и общественных учреждений;
3). Обследование технологического оборудования;
4). Осмотр мест водопользования;
5). Обследование коммунальных сетей начиная с мест водозабора;
6). Осмотр мест земляных работ и т.д.
4.3. Выработка рабочей гипотезы или постановка предварительного эпидемиологического диагноза должна быть проведена уже после эпидемиологического обследования очага, включающего опрос больных и осмотр места происшествия.
Он включает:
1. Время начала формирования очага
2. Границы очага
3. Определение контингента, подвергшегося риску заражения
4. Вероятный возбудитель (на этапе предварительного эпидемиологического диагноза - на основании предварительного клинического диагноза).
5. Проявления эпидемического процесса
6. Предполагаемый источник
7. Возможная причина
8. Факторы, способствующие формированию очага
9. Прогноз
На основании предварительного эпидемиологического диагноза проводится принятие мер, необходимых для ликвидации очага. Первые поручения незамедлительно оформляются в виде предписания о проведении дополнительных санитарно-противоэпидемических (профилактических) мероприятий юридическим или должностным лицам, индивидуальным предпринимателям.
По мере появления новой информации, получения результатов лабораторных исследований проводится уточнение эпидемиологического диагноза и коррекция мероприятий.
4.4. Следующим этапом является анализ и оценка лабораторных исследований, которые являются объективным доказательством этиологии заболеваний и причинно-следственной связи формирования очага.
Отбор проб материала от контактных лиц в очаге инфекционного (паразитарного) заболевания, проб окружающей среды проводится специалистами организаций, обеспечивающих санитарно-эпидемиологический надзор по предписанию главного государственного санитарного врача (его заместителя) по субъекту Российской Федерации или по муниципальному образованию. Исследование материала от больных по установлению этиологии заболевания проводиться в лабораториях МО или при их отсутствии в лабораториях центра гигиены и эпидемиологии. При получении положительных результатов лабораторных исследований в МО выделенные возбудители, должны быть направлены в лаборатории центра гигиены и эпидемиологии для их изучения и сопоставления с возбудителями, выделенными от контактных и из внешней среды. При необходимости дальнейшего изучения возбудители, выделенные из различных материалов в ходе эпидемиологического расследования, направляются в соответствующий Референс-центр по инфекционным и паразитарным болезням в установленном порядке.
Также в случаях затруднения этиологической расшифровки множественных очагов и единичных очагов с подозрением на опасную или новую инфекцию соответствующий материал направляется в Референс-центр.
В случае необходимости проведения экспертизы органом, осуществляющим государственный санитарно-эпидемиологический надзор, выносится определение о назначении экспертизы.
Рассматриваются результаты следующих исследований:
1. Исследования материала от больных, проведенные различными методами (экспресс-методы, молекулярно-генетические методы, бактериологические, серологические, вирусологические и другие), в том числе патологоанатомического материала при летальных исходах заболеваний.
2. Исследования материала от контактных и лиц декретированных профессий.
3. Исследования проб окружающей среды (сырья, продуктов питания, готовой пищи, воды (открытые водоисточники, водоводы, резервуары и накопители, бойлерные котельных и т.д.), смывов с поверхностей оборудования и инвентаря, санитарно-технических устройств, почвы, полевого материала).
4. Исследование материала от насекомых, животных, птиц.
В результате проведения оценки и сопоставления полученных результатов лабораторных исследований определяется этиологический агент, вызвавший заболевания людей и подтверждаются пути и факторы передачи возбудителя инфекции.
5. Организация противоэпидемических мероприятий
5.1. По результатам эпидемиологического расследования очага происходит выработка рабочей гипотезы причинно-следственной связи (предварительный эпидемиологический диагноз) и разработка противоэпидемических мероприятий. Перечень этих мероприятий должен быть сформирован в "План противоэпидемических мероприятий по ликвидации очага инфекционной или паразитарной болезни" (далее - План), который носит межведомственный характер и должен быть утвержден на уровне органов исполнительной власти субъекта Российской Федерации или на уровне органов государственной власти муниципального образования.
Проект Плана готовится органами, осуществляющего государственный санитарно-эпидемиологический надзор во взаимодействии с заинтересованными ведомствами и вносится в органы исполнительной власти субъекта Российской Федерации или муниципального образования в возможно короткие сроки.
В Плане прописываются ответственные лица и сроки выполнения мероприятий.
По мере появления новой информации, получения результатов лабораторных исследований проводится уточнение эпидемиологического диагноза и коррекция мероприятий.
В Плане должно быть предусмотрено:
- межведомственное взаимодействие с участниками организации и проведения противоэпидемических мероприятий: органами управления здравоохранением субъекта, органами управления образованием субъекта, органами управления коммунальным хозяйством и водоснабжением субъекта, ветеринарными службами, муниципальными властями и другими структурами, закрепление за ними выполнение отдельных мер (перечень задействованных в Плане органов и организаций устанавливается в зависимости от нозологии и масштабов очага);
- активное выявление и госпитализация больных (поквартирные обходы, организация медосмотров на предприятиях, быстрое реагирования на вызовы неотложной помощи, формирование дополнительных бригад скорой помощи, организация их дежурств на некоторых объектах и другое);
- установление медицинского наблюдения на срок инкубационного периода (или в соответствии с действующими правовыми нормативными документами) за лицами, подвергшимися риску заражения;
- подготовка МО к дополнительному развертыванию коек, организация провизорного отделения;
- создание резерва медикаментов, средств экстренной профилактики (МИБП, лекарственные препараты, бактериофаги и другое), дезинфектантов, средств индивидуальной защиты (персонал МО, группы риска и другие);
- применение средств экстренной профилактики (при необходимости);
- организация вакцинации (при необходимости);
- меры по прекращению реализации путей передачи инфекции (отключение подачи воды, остановка технических устройств, приостановление работ или деятельности отдельных объектов, запрещение реализации и изъятие продукции, запрещение массовых мероприятий и другое по ситуации);
- отбор проб воды, почвы, пищевых продуктов, смывов из окружающей среды;
- обследование контактных лиц;
- организация и проведение дезинфекционных (дератизационных, дезинсекционных) работ;
- активная разъяснительная работа среди населения, подготовка памяток, бюллетеней и другое.
Мероприятия, обозначенные в Плане, зависят от конкретной сложившейся ситуации и формируются с учетом действующих нормативных методических документов в отношении выявленной нозологической формы.
С целью детального рассмотрения события и необходимости принятия противоэпидемических мер могут быть организованы внеплановые заседания санитарно-противоэпидемической (чрезвычайной) комиссии муниципального образования, субъекта Российской Федерации.
5.2. Введение ограничительных мероприятий (карантин) проводится в соответствии с действующими нормативными методическими документами.
5.3. Также, в целях организации и проведения санитарно-противоэпидемических (профилактических) мероприятий в установленном порядке издаются соответствующие распорядительные документы органа, осуществляющего государственный санитарно-эпидемиологический надзор (постановления по иммунизации и другие).
5.4. После ликвидации очага инфекционной (паразитарной) болезни целесообразно организовать (инициировать) детальный разбор ситуации на уровне органов исполнительной власти субъекта Российской Федерации с принятием административных или дисциплинарных решений.
Со стороны органов, осуществляющих государственный санитарно-эпидемиологический надзор необходимо внесение предложений по профилактике данной нозологической формы с учетом существующих программ и планов в регионе, ретроспективного анализа эпидемиологической ситуации.
6. Список нормативных документов
1. № ФЗ-52 "О санитарно-эпидемиологическом благополучии населения"
2. Постановление Правительства Российской Федерации от 30.06.2004 № 322 "Об утверждении Положения о Федеральной службе по надзору в сфере защиты прав потребителей и благополучия человека".
3. Постановление Правительства Российской Федерации от 15.09.2005 № 569 "О Положении об осуществлении государственного санитарно-эпидемиологического надзора в Российской Федерации".
4. Постановление Правительства Российской Федерации от 16.05.2005 № 303 "Об утверждении Положения о разграничении полномочий федеральных органов исполнительной власти в области обеспечения биологической и химической безопасности Российской Федерации".
5. Постановление Правительства Российской Федерации от 19.08.2005 № 529 "Об организации и контроле за введением и отменой ограничительных мероприятий (карантина)по предписанию территориального органа, осуществляющего государственный санитарно-эпидемиологический надзор".
6. Приказ Минздравсоцразвития России от 19.10.2007 № 658 "Об утверждении Административного Регламента Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека исполнения государственной функции по осуществлению в установленном порядке проверки деятельности юридических лиц, индивидуальных предпринимателей и граждан по выполнению требований санитарного законодательства, законов и иных нормативных правовых актов Российской Федерации, регулирующих отношения в области защиты прав потребителей, и за соблюдением правил продажи отдельных предусмотренных законодательством видов товаров, выполнения работ, оказания услуг".
6. СП 3.1./3.2.1379-03 "Общие требования по профилактике инфекционных и паразитарных болезней".
7. Постановление Главного государственного санитарного врача Российской Федерации от 21.10.2010 № 133 "Об оптимизации противоэпидемической работы и утверждении формы акта эпидемиологического расследования очага инфекционной (паразитарной) болезни с установлением причинно-следственной связи".
8. Постановление Главного государственного санитарного врача Российской Федерации от 24.02.2009 № 11 "О представлении внеочередных донесений о чрезвычайных ситуациях в области общественного здравоохранения санитарно-эпидемиологического характера"
|
Руководитель
Федеральной службы |
Г.Г. Онищенко |
Приложение
Применение аналитических методов в эпидемиологическом расследовании очагов инфекционных и паразитарных болезней
Аналитические методы исследований в эпидемиологии предназначены для выявления причинно-следственных связей в механизме развития эпидемического процесса в конкретных условиях места и времени. По своей сути аналитические методы относятся к методам эпидемиологического наблюдения и не предполагают какого-либо вмешательства в течение эпидемического процесса. В тоже время именно аналитические методы позволяют определить наличие и силу причинно-следственной связи между предполагаемым фактором (факторами) эпидемиологического риска и заболеваемостью. Аналитические методы относятся к количественным методам, в отличие, например, от описательных методов.
В расследовании вспышек инфекционных болезней аналитические методы служат для подтверждения или опровержения выдвинутых гипотез (предположений) о наличии связи заболеваемости с конкретным фактором риска. Так при, расследовании пищевых и водных вспышек ОКИ изучаемыми факторами риска являются продукты питания, готовые блюда и используемая для питья вода. Применение аналитических методов позволяет эпидемиологу не только установить связь заболеваемости с данными факторами риска, но и при правильной и своевременной организации исследования выявить конкретный фактор передачи возбудителя инфекции.
Таким образом, аналитические методы исследований являются неотъемлемой составной частью эпидемиологической диагностики в очагах и одним их этапов деятельности эпидемиолога по расследованию вспышек инфекционных болезней.
Целью аналитических методов является количественное подтверждение гипотезы о причинно-следственной связи вспышки с определенными факторами риска.
В зависимости от задач, решаемых в ходе исследования, а также от привязки исследования к определенному этапу эпидемиологической диагностики, аналитические исследования могут быть проспективными и ретроспективными.
Проспективное аналитическое исследование проводится непосредственно в ходе расследования вспышки и призвано ответить на вопрос эпидемиолога о правомочности выдвинутых гипотез о причинах заболеваемости. Количественное подтверждение гипотезы позволяет проводить дальнейшую противоэпидемическую работу в очаге в нужном направлении. Опровержение гипотезы в проспективном исследовании дает эпидемиологу возможность отработать другие, не рассматриваемые ранее гипотезы, и тем самым скорректировать ход эпидемиологического обследования.
Пример. При расследовании вспышки дизентерии Зонне в общеобразовательной школе одного из районов г. М. первоначальная гипотеза о причинах вспышки предполагала ее связь с употреблением молочных продуктов, в частности, творожного пудинга со сметаной, приготовленного на завтрак.
Для подтверждения гипотезы необходимо было провести проспективное исследование. Его результаты отвергли гипотезу о связи данной вспышки с употреблением молочной продукции, и позволили эпидемиологам выдвинуть и испытать другие гипотезы.
Ретроспективное аналитическое исследование проводится также с целью подтверждения гипотез, однако, уже после локализации вспышки и позволяет оценить качество и эффективность эпидемиологической диагностики в очаге, накопить новые знания, способствующие дальнейшему совершенствованию противоэпидемической деятельности.
Среди аналитических методов самыми распространенными являются когортные методы эпидемиологических исследований и исследования типа "случай-контроль", отличающиеся друг от друга методологией.
Когортные методы эпидемиологических исследований. Когортное исследование -аналитический метод, при использовании которого изучение связи между причиной и следствием проводится в направлении от фактора (факторов) риска к болезни. В ходе расследования вспышки когортой является группа населения, подвергшаяся риску заражения. Такой группой может быть организованный коллектив детей или взрослых; население, проживающее на одной или разных территориях в границах очага и т.д.
Исследования типа "случай-контроль" или, как его еще называют, метод контроля случаев. Принципиальное отличие исследования "случай-контроль" от когортного состоит в методологии проведения, которая подробно будет представлена ниже. Количественное подтверждение гипотез проводится не от факторов риска к болезни, как при когортном исследовании, а, наоборот, от болезни (заболевания) к фактору (факторам) риска.
1. Основные принципы выбора аналитического метода.
Адекватный выбор используемого в ходе эпидемиологической диагностики аналитического метода (дизайна исследования) отражается на ее качестве и эффективности. При этом для выбора того или иного метода используется следующая информация:
1. Сведения о характере эпидемиологической ситуации, полученные на основе материалов эпидемиологического обследования очага: кто и где заболел, какова пораженность изучаемой болезнью в очаге, динамика вспышки и настоящий этап ее развития (начало, распространение, затухание, локализация), наличие или отсутствие гипотез о факторах риска и др.
2. Имеющиеся силы и средства (наличие и квалификация специалистов, транспорта, времени и т.д.).
3. Основные преимущества и недостатки каждого метода (см. табл. 1)
Таблица 1
Основные преимущества и недостатки аналитических методов
|
Тип исследования |
Преимущества |
Недостатки |
|
Когортное |
Объективность Достоверность Возможность изучить несколько заболеваний и несколько факторов риска Возможность изучить редко встречающиеся причины Нет необходимости специально формировать контрольную группу |
Большие выборки Высокая затратность Не применяется для редковстречающихся инфекций |
|
Случай-контроль |
Возможность изучить спорадические случаи Невысокая затратность Возможность изучить несколько факторов риска одновременно |
Необходимость соблюдения принципов подбора контролей Соблюдение репрезентативности выборок Менее достоверное |
Встречаются ситуации, когда из-за недостатка информации выбор метода исследования осуществляется непосредственно в очаге. Например, при отсутствии возможности должным образом сформировать контрольную группу в исследовании "случай-контроль", его заменяют когортным.
Анализ материалов расследования вспышек показал, что среди аналитических методов, используемых в ходе эпидемиологической диагностики в настоящее время, применяются именно когортные исследования, несмотря на их относительную затратность.
В то же время выбор исследования зависит, прежде всего от того, какие задачи ставит эпидемиолог в ходе расследования вспышки. Например, если довольно ясно просматривается связь вспышки с определенным фактором и необходимо лишь количественно подтвердить ее, то применяется когортное исследование. Так, хорошо известна связь вспышек сальмонеллеза, вызванных S. Enteritidis с употреблением в пищу преимущественно яиц и кур, дизентерии Зонне - с молочными продуктами и т.д.
Все чаще в противоэпидемической практике регистрируются вспышки ОКИ различной этиологии, так называемые микст-вспышки. Это обстоятельство значительно снижает качество эпидемиологической диагностики, отражается на продолжительности эпидемиологического расследования и его результатах. В таких случаях единственным методом для изучения эпидемиологической ситуации является также когортное исследование.
Наоборот, в ситуациях, когда эпидемиологу в ходе расследования вспышки не удается выйти на предполагаемый фактор, однако этиология вспышки известна, применяется исследование типа "случай-контроль".
2. Методология проведения аналитических исследований.
В методологии аналитических исследований есть как общие принципы, так и различия. Общее - исследования проводятся путем сравнения двух групп (выборок): опытной и контрольной. При когортном исследовании таковыми являются группы с воздействием или отсутствием воздействия изучаемого фактора риска. Например, употреблявшие или не употреблявшие в пищу определенный продукт или блюдо. В исследованиях случай-контроль это группы заболевших и здоровых лиц из очага. Различия состоят в способах обработки полученной информации, которые представлены ниже.
Независимо от типа выбранного аналитического исследования, алгоритм его проведения представляет собой последовательность следующих действий:
1) Определение качественного и количественного размера выборки;
2) Сбор необходимой информации;
3) Обработка полученной информации;
4) Оценка полученных результатов.
Определение размера выборки. Проведение аналитических исследований в очагах требует определения качественного и количественного состава изучаемых групп населения (выборок). Чем однороднее состав выборок, тем достовернее получаемые результаты. Как правило, при проведении когортных исследований в расследовании вспышек не возникает трудностей с формированием однородной выборки, т.к. чаще вспышки возникают в закрытых организованных коллективах или группах людей, сходных по своим профессиональным и возрастно-половым и др. характеристикам. Например, участники банкета, учащиеся школы, дети детского сада и т.д.
Более жестким должен быть отбор изучаемых групп при проведении исследования "случай-контроль". При этом отбор случаев производится на основании стандартного определения случая.
Стандартное определения случая - это ряд диагностических критериев, которые должны выполняться для того, чтобы лицо считалось случаем заболевания конкретной болезни при расследовании вспышек. Определение случая основывается на клинических, лабораторных и эпидемиологических критериях или сочетании тех и других, с учетом факторов времени, места и конкретного лица. Иными словами, это перечень объективных, стандартных и согласованных критериев, на основании которых медицинский работник может принять решение о наличии у пациента искомого заболевания.
Клинические критерии - симптомы и объективные проявления, обусловленные патофизиологией заболевания. При вспышках ОКИ наиболее частыми клиническими проявлениями заболеваний являются жидкий стул, рвота, боли в животе и др.
Лабораторными критериями являются результаты бактериологического и серологического обследований больного (выделение конкретного возбудителя из клинического материала, 4-кратное нарастание уровня специфических антител).
Эпидемиологические критерии - данные эпидемиологического анамнеза, эпидемиологическая связь данного случая с другим подобным подтвержденным случаем и т.д.
В определение случая также дополнительно включают ограничения по времени, месту и группам населения. Например, ОКИ неустановленной этиологии может быть определена как "случай, возникший в период с 10 по 20 сентября среди строительных рабочих, питавшихся в столовой". Стандартное определение случая не должно включать проверяемые факторы риска. Например, в случае, если одной из задач исследования является установление связи между заболеваемостью и употреблением блюд из яиц неправомочно следующее определение случая сальмонеллеза: "заболевания среди лиц, употреблявших в пищу яйца птицефабрики К.".
В зависимости от наличия и сочетания клинических, лабораторных и эпидемиологических критериев случаи классифицируются по степени достоверности установленного диагноза.
Подозрение на случай - заболевание с наличием одного или более типичных клинических симптомов и признаков и имеет одно или несколько эпидемиологических признаков (при некоторых нозоформах могут не быть), отсутствует лабораторное подтверждение (отрицательный результат, не завершенное исследование или невозможность проведения исследования).
Вероятный случай - заболевание, соответствующее определению подозрения на случай с наличием дополнительных эпидемиологических данных (эпидемиологическая связь с подтвержденным случаем) или наличие положительного результата вспомогательных или предварительных тестов (специфические тесты, которые соответствуют диагнозу, однако не отвечают требованиям подтверждающих тестов).
Подтвержденный случай - окончательные лабораторные подтверждения текущей или недавней инфекции.
По форме стандартное определение случая должно быть четким, простым, точным, практичным, иметь возможность количественного определения, включать последовательное использование союзов "И" или "ИЛИ".
При вспышках ОКИ в число заболевших включают как подтвержденные, так и вероятные случаи.
При отборе контролей в исследовании "случай-контроль" используется принцип равнозначности (схожести) отбираемых групп по всем признакам, кроме исследуемого. Например, если в качестве случая отобран заболевший мальчик, ученик 6-го класса, то в контрольной группе этому случаю должна быть выбрана пара, т.е. также мальчик из 6-го класса.
Количественное определение выборки предполагает определение числа лиц, изучаемых в группах сравнения.
Как уже отмечалось, при использовании когортных исследований в расследовании вспышек делать выборку нет необходимости. Когорта, как правило, представлена группой населения, находящейся в границах эпидемического очага и потенциально подверженной риску заражения, т.е. исследование проводится на всей генеральной совокупности. Исключения составляют крупные вспышки, когда с целью экономии времени, сил и средств исследование проводится на выборке.
Выборочными исследованиями являются также исследования типа "случай-контроль", при проведении которых всегда формируется выборка из заболевших и здоровых лиц. Если количество заболевших в очаге не велико (до 30 человек), то все случаи заболеваний входят в выборку. При более крупных вспышках возникает необходимость расчета выборки для проведения исследования "случай-контроль".
Правильное определение размера выборки является залогом достоверности проводимого исследования.
Для расчета объема выборки можно использовать следующие формулы:
a) в случае, если численность популяции неизвестна
b) при известной численности популяции
В действующих санитарно-эпидемиологических правилах по профилактике ОКИ предлагается следующий вариант определения размера выборки: при вспышках, с числом заболевших до 30, опрашиваются все пострадавшие, до 100 заболевших - 30 % пострадавших, более 100 - 150 заболевших - 20 % пострадавших и соответственно такое же число так называемых "контрольных лиц".
2.1. Особенности сбора информации. Проведение опроса в очаге является обязательной составляющей эпидемиологического расследования. Однако, если такой опрос проводится некачественно, что это отражается на результатах эпидемиологической диагностики.
В то же время общеизвестно, что факторный опрос в очаге позволяет подтвердить или опровергнуть рабочую гипотезу, установить новые, ранее неизвестные факторы риска. Однако это происходит лишь в том случае, если факторный опрос проведен корректно, т.е. качественно опрошены не только заболевшие, но и здоровые лица, а количество опрошенных лиц (выборка) достаточно по численности (см. выше).
Исходя из этого, еще до проведения факторного опроса в очаге эпидемиолог должен ответить на следующие вопросы:
1) Зачем проводится опрос (какова его цель)
2) Кого следует опросить (исследуемые группы)
3) Сколько человек опросить (размер выборки)
4) Как следует опрашивать (метод опроса)
5) О чем следует спрашивать (содержание опроса).
Цель опроса всегда напрямую зависит от цели исследования. Так, если эпидемиолог хочет выяснить, имелась ли связь заболеваемости школьников с употреблением пищи в обед или в завтрак, целью опроса будет выяснение, обедал и/или завтракал ребенок, а также заболел он или не заболел.
Ответ на вопрос: "Кого следует опросить?", - эпидемиолог получает также после определения цели исследования и выбора типа планируемого исследования. Известно, что младшие школьники не всегда могут ответить на поставленный исследователем вопрос о характере питания. В этом случае опрос будет проводиться не среди детей, а среди преподавателей, воспитателей или родителей в зависимости от конкретной ситуации.
Выбор метода сбора необходимой информации также решается в зависимости от конкретной ситуации. В ходе расследования вспышки, как правило, используется метод интервьюирования, как очного, так и по телефону.
2.2. Обработка полученной информации
После получения необходимой информации ее результаты обобщаются и вносятся в так называемую четырехпольную таблицу, или как ее называют, в таблицу 2×2. Таблица предназначена для проведения дальнейшей статистической обработки материалов путем сравнения двух выборок.
2.2.1. Ручная статистическая обработка
Когортное исследование. Аналитическая таблица выглядит следующим образом.
Таблица
Принципиальная модель когортного исследования
|
Воздействие фактора риска |
Число лиц |
Всего |
|
|
Заболевшие |
Здоровые |
||
|
Подвергшиеся воздействию изучаемого фактора |
а |
b |
a + b |
|
Не подвергшиеся воздействию изучаемого фактора |
с |
d |
c + d |
|
Итого ____ |
а + с |
b + d |
a + b + c + d |
где,
a - число лиц, которые имели воздействие изучаемого фактора и заболели,
b - число лиц, которые имели воздействие изучаемого фактора, но не заболели,
c - число лиц, которые не имели воздействие изучаемого фактора и заболели,
d - число лиц, которые не имели воздействие изучаемого фактора и не заболели.
Первым этапом статистической обработки является расчет показателей заболеваемости или инцидентности (I) в группах сравнения.
При этом заболеваемость в группе лиц с воздействием изучаемого фактора:
I1 = a/a + b × 100.
В контрольной группе этот показатель вычисляется по тому же принципу:
I2 = c/c + d × 100.
Путем сравнения этих двух показателей можно сделать предварительный вывод об их различиях.
Для этого следует вычислить показатели абсолютного (добавочного, атрибутивного) риска и относительного риска.
Абсолютный риск (AR) вычисляется путем вычитания I1 и I2:
AR = (a/a + b) - (c/c + d).
Относительный риск (RR) - частное двух показателей I1 и I2:
RR = (a/a + b)/(c/c + d).
Далее рассчитывается отношение шансов (OR) - мера ассоциации между воздействием и заболеванием. Этот показатель указывает во сколько раз шанс заболеть в изучаемой группе, больше шанса заболеть в контрольной группе и вычисляется по формуле:
OR = (ad/bc).
Пример. Для изучения связи вспышки ОКИ среди детей с употреблением школьных обедов 10 и 11 сентября 20__ г. проведено когортное исследование. Результаты опроса занесены в аналитическую таблицу.
|
Фактор риска |
Наличие болезни |
Всего |
|
|
+ |
- |
||
|
Обедали в школе |
42 |
77 |
119 |
|
Не обедали в школе |
5 |
62 |
67 |
|
Итого: |
47 |
139 |
186 |
Заболеваемость в группе обедавших детей составила:
I1 = a/a + b × 100 = 42/119 × 100 = 35
В группе не обедающих в школе этот показатель составил:
I2 = c/c + d × 100 = 5/67 × 100 = 7,5
Показатель абсолютного риска равен
AR = (a/a + b) - (c/c + d) = 35 - 7,5 = 27,7
Относительный риск:
RR = (a/a + b)/(c/c + d) = 35/7,5 = 4,7
Отношение шансов:
OR = (ad/bc) = 42 × 62/77 × 5 = 2604/385 = 6,8.
Таким образом, эпидемиологами сделан вывод о том, что риск заболеть ОКИ при употреблении в пищу обедов в изучаемый период времени был в 4,7 раза выше у детей питавшихся в школе по сравнению с не обедавшими детьми. Шансы заболеть ОКИ у обедавших детей были в 6,8 раз выше, чем среди не обедавших.
Исследование "случай-контроль"
В исследовании "случай-контроль" аналитическая таблица выглядит следующим образом.
Таблица
Принципиальная модель исследования "случай-контроль"
|
Число лиц |
Воздействие фактора риска |
Всего |
|
|
Подвергшиеся воздействию изучаемого фактора |
Не подвергшиеся воздействию изучаемого фактора |
||
|
Заболевшие |
а |
b |
a + b |
|
Здоровые |
с |
d |
c + d |
|
Итого ___ |
а + с |
b + d |
a + b + c + d |
где,
a - число заболевших, которые имели воздействие изучаемого фактора,
b - число заболевших, которые не имели воздействия изучаемого фактора,
c - число здоровых лиц, которые имели воздействие изучаемого фактора,
d - число здоровых лиц, которые не имели воздействия изучаемого фактора.
При статистической обработке в данном исследовании вычисляют уже не заболеваемость в сравниваемых группах, а частоту воздействия фактора риска и отношение шансов (OR) по тем же формулам.
Пример. По материалам расследования вспышки сальмонеллеза в одном из ВУЗов проведено исследование "случай-контроль". Целью исследования явилось установление связи вспышки с употреблением в пищу блюд, приготовленных накануне в столовой, в частности, печеночного паштета и омлета.
|
Исследуемые группы |
Употребление блюд |
Всего |
|||
|
Печеночный паштет |
Омлет |
||||
|
Да |
Нет |
Да |
Нет |
||
|
Заболели |
120 |
35 |
50 |
105 |
155 |
|
Здоровы |
40 |
140 |
70 |
110 |
180 |
|
Итого ___ |
160 |
175 |
120 |
215 |
335 |
|
Результаты статобработки |
OR = 12,00 |
OR = 0,75 |
|
||
Таким образом, гипотеза о наличии связи заболеваемости сальмонеллезом с употреблением в пищу печеночного паштета имеет место быть.
2.3. Оценка достоверности полученной информации
Достоверность (validity) - характеристика, показывающая, в какой мере полученный результат соответствует истинной величине. Достоверность исследования определяется тем, в какой мере полученные результаты справедливы в отношении данной выборки (internal validity). Это характеристика, касаемая именно данной исследуемой группы и не обязательно распространяется на другие группы.
Достоверность полученных результатов в аналитических исследования оценивают при помощи значения р, доверительного интервала (Cl) и значения Хи-квадрат. Значение р - статистический показатель, позволяющий оценить, в каких пределах может находиться истинное значение параметра в популяции; диапазон колебаний истинных значений. Величины, полученные в исследованиях на выборке, отличаются от истинных величин в популяции вследствие влияния случайности. Так, 95 % доверительный интервал означает, что истинное значение величины с вероятностью в 95 % лежит в его пределах. В эпидемиологических исследованиях значение р должно быть не более 0,05. Доверительный интервал (Cl) - диапазон колебаний истинных значений.
Тесты Хи-квадрат и соответствующие им значения р указывают, насколько вероятно (или невероятно) то, что наблюдаемая ассоциация (связь) изучаемого фактора риска и заболеваемости была случайна. Чем больше значение Хи-квадрата, тем меньше соответствующее значение р. На статистическую значимость оказывает влияние как сила ассоциации (например, высокое отношение рисков или шансов), так и количество субъектов в исследовании. Нельзя использовать тесты Хи-квадрат, если ожидаемое значение в любой из четырех клеток таблицы 2×2 менее 5. Вместо этого необходимо использовать точный тест Фишера.
Ниже приводятся три значения Хи-квадрата, полученные с помощью различных методов: нескорректированной формулы (без поправки), формулы Мантель-Гензеля и Йетса; далее приводятся соответствующие значения р. Используемые формулы выглядят следующим образом:
Хи-квадрат (без поправки) = N((a × d) - (b × c))^2 / (H1 × H2 × V1 × V2),
где N = a + b + c + d, H1 = a + b, H2 = c + d, V1 = a + c, V2 = b + d.
Данную формулу не рекомендуется использовать для таблиц, в которых N меньше 30.
Хи-квадрат (Мантель-Гензель) = (N - 1)((a × d) - (b × c))^2 / (H1 × H2 × V1 × V2)
Хи-квадрат (Йетс) = N(|(a × d) - (b × c)| - 0,5 × N)^2 / (H1 × H2 × V1 × V2)
Формула для вычисления Хи-квадрат, скорректированная по Йетсу, приводит к самому маленькому значению Хи-квадрата из всех трех формул, и, следовательно, к самому высокому значению р. Соответственно, она называется самой консервативной из этих трех формул.
Пример.
|
Исследуемые группы |
Употребление блюд |
Всего |
|||
|
Печеночный паштет |
Омлет |
||||
|
Да |
Нет |
Да |
Нет |
||
|
Заболели |
120 |
35 |
50 |
105 |
155 |
|
Здоровы |
40 |
140 |
70 |
110 |
180 |
|
Итого ___ |
160 |
175 |
120 |
215 |
335 |
|
Результаты статобработки |
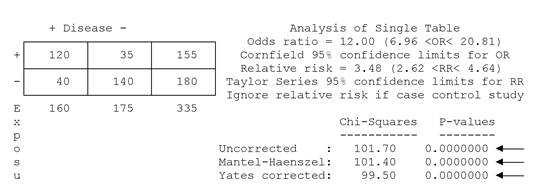
OR = 12,00 Хи-квадрат = 101,7 Р < 0,0001 |
OR = 0,75 Хи-квадрат = 1,59 Р = 0,2 |
|
||
Как видим, значение Хи-квадрат для выборки, связанной с употреблением паштета > 3,86, и, следовательно, связь с данным фактором риска заболеваемости наиболее вероятна и не случайна.
Компьютерная статистическая обработка. Имеющиеся сегодня Интернет-ресурсы позволяют проводить автоматическое вычисление значения хи-квадрата. Имеется целый ряд доступных программных продуктов, используемых для статистической обработки аналитических исследований. Так, на www.biometrica.tomsk.ru/freq1.htm и http://www.biometrica.tomsk.ru/freq2.htm представлен вариант статистического калькулятора с инструкцией по его использованию.
Приводим расчет показателя хи-квадрат в качестве примера.
|
|
B1 |
B2 |
Всего |
|
|
|
A1 |
|
|
|
||
|
A2 |
|
|
|
|
Для вычисления критерия хи-квадрат введите в соответствующие клетки расположенной слева таблицы данные четырехпольной таблицы и нажмите кнопку "Вычислить". |
|
Всего |
|
|
|
|
Числа, расположенные в столбце и строке "Всего", вводить не надо, программа вычислит и введёт их сама. После нажатия кнопки "Вычислить" в нижнем правом углу появится вычисленное значение критерия Хи-квадрат |
|
|
|
|
|
Хи-квадрат = |
Сравнив это значение с приведенными ниже критическими значениями для уровней значимости, увидим, что вычисленное значение превосходит каждое из них. Поэтому гипотезу о зависимости между заболеваемостью сальмонеллезом и употреблением в пищу печеночного паштета мы подтвердим при уровне значимости p < 0,05. |
Критические значения статистики хи-квадрат
для числа степеней свободы df = 1
|
Уровни значимости "р" |
0,05 |
|
Критические значения |
3,842 |
Полученные Полную статистическую обработку таблицы 2×2 можно проводить при помощи программы Statcalc EpiInfo Version 6, November 1993.
Пример.
|
Исследуемые группы |
Употребление блюд |
Всего |
|||
|
Печеночный паштет |
Омлет |
||||
|
Да |
Нет |
Да |
Нет |
||
|
Заболели |
120 |
35 |
50 |
105 |
155 |
|
Здоровы |
40 |
140 |
70 |
110 |
180 |
|
Итого ___ |
160 |
175 |
120 |
215 |
335 |
|
Результаты статобработки |
OR = 12,00 Хи-квадрат = 101,7 р < 0,0001 |
OR = 0,75 Хи-квадрат = 1,59 р = 0,2 |
|
||
Для паштета:
Для омлета:

Кроме того, вычисление интересующих эпидемиолога функций возможно и формате Еxcel.
1. Интерпретация полученных результатов.
Грамотная интерпретация полученных результатов требует определенных навыков. Для облегчения получения их предлагается обратить на следующие моменты. При оценке относительного риска (RR) и отношения шансов (OR):
![]() RR > 1: риск болезни среди у людей
с воздействием, выше чем у людей без воздействия,
RR > 1: риск болезни среди у людей
с воздействием, выше чем у людей без воздействия,
![]() RR = 1: риск заболевания у людей с
воздействием и без него одинаковый,
RR = 1: риск заболевания у людей с
воздействием и без него одинаковый,
![]() RR < 1: риск заболевания у людей с
воздействием ниже, чем у людей без воздействия (т.е. защитный),
RR < 1: риск заболевания у людей с
воздействием ниже, чем у людей без воздействия (т.е. защитный),
![]() OR > 1: шансы иметь воздействие
среди заболевших выше, чем у не заболевших,
OR > 1: шансы иметь воздействие
среди заболевших выше, чем у не заболевших,
![]() OR = 1: шансы иметь воздействие у
заболевших и здоровых одинаковые, т.е. указывает на отсутствие ассоциации,
OR = 1: шансы иметь воздействие у
заболевших и здоровых одинаковые, т.е. указывает на отсутствие ассоциации,
![]() OR < 1: шансы воздействия среди
заболевших меньше, чем у не заболевших,
OR < 1: шансы воздействия среди
заболевших меньше, чем у не заболевших,
![]() OR ~ RR тогда, когда:
OR ~ RR тогда, когда:
- Случаи и контроли являются репрезентативными в популяции,
- Болезнь встречается не часто (распространенность менее 5 %).
Значения хи-квадрат, превышающие критическое значение 3,842, свидетельствуют о наличии связи изучаемого фактора риска с заболеваемостью. Причем, чем выше показатель, тем сильнее степень ассоциации.
Традиционно, значение р менее 0,05 считается не случайным и является статистически значимым.
И, наконец, если значения доверительного интервала пересекают единицу, то изучаемая ассоциация статистически не значима, Cllower < 1 < Clupper.
СОДЕРЖАНИЕ